что делать если ребенок не пьет молоко
Что делать, если ребенок не хочет есть
Что делать, если ребенок не хочет есть.
— Малюсик, ну еще одну ложечку — и всё! Последнюю! Всего-то две съел, давай еще немного, вот тебе самый вкусный кусочек! — говорит среднестатистическая мама, предлагая ложку одной рукой, другой — играя на гармони, третьей — показывая фокус с исчезновением платочка, четвертой — переворачивая котлеты, при этом делая сальто на одной ноге.
У каждого папы есть инстинкт — принести домой еду, а у мамы — это еду скормить ребенку. И если он отказывается есть, срабатывает сигнал — “я плохая мама” или “ребенок больной”.
В этом случае самое главное для родителя понять — ребенок НЕ ХОЧЕТ или НЕ МОЖЕТ есть?
Если малыш бегает, веселится и выглядит хорошо, не выказывая никаких признаков болезни, то скорей всего он есть не хочет. Причин может быть много:
Если ваш ребенок живчик, но при этом у него “плохой аппетит”, то это не его проблема, а ваша — психологическая проблема неудовлетворенного инстинкта. Если ребенок скачет, прыгает, у него здоровые ногти, волосы и пр., поменьше думайте о том, что ему не хватает. Лучше подумайте о чем-нибудь приятном ))
Активный ребенок = не голодный ребенок.
Дождитесь естественного желания и правильно распределите энергозатраты — почаще гуляйте, отдайте ребенка в спортивную секцию или просто скажите: “Не хочешь — гуляй, ужин не раньше семи и никаких перекусов”. То есть если ваше чадо просто не хочет есть, нормализуйте кормление — строго в определенное время и без перекусов. Организм привыкнет выделять желудочный сок строго по графику.
И еще. Нормы о том, сколько ребенок должен съесть — не существует. Он может съесть килограмм (и очень этим вас порадовать) и 900 грамм отправить в унитаз. Или съесть 100 г. и все усвоить.
Но гораздо сложнее, если ребенок есть НЕ МОЖЕТ.
Если ребенок вначале проявляет аппетит и заинтересованность к еде, но через ложку-другую есть отказывается, то, скорей всего, процесс пищи вызывает у него те или иные трудности.
Если ребенок есть НЕ МОЖЕТ, а вы не можете определить или устранить причину, лучше всего обратитесь к педиатру. Врач точно определит проблему и даст нужные рекомендации.
В нашей клинике работает замечательный педиатр Синягина Юлия Владимировна со стажем работы 17 лет! Можно записаться к ней ))
Всем приятного аппетита! А также сил, терпения и удовлетворенных инстинктов!
Что делать если ребенок не пьет молоко
Естественное и искусственное вскармливание. Возможные проблемы и пути их решения.
Вскармливание бывает естественным, когда ребенок питается молоком матери и искусственным, когда его заменяют смесями для новорожденных.
В родильном доме мамы, как правило, кормят детей грудью, а потом как-то получается, что молока не хватает, и они переходят «на бутылочки».
В то же время фактом является то, что редко у матери действительно нет молока. Чаще всего у матерей не хватает терпения и уверенности в том, что молоко вырабатывается во время кормления, а грудному ребенку сначала трудно высасывать его. За количество молока у мамы отвечает гормон пролактин – а он вырабатывается в ответ на стимуляцию соска в виде сосания. То есть количество молока может меняться как в меньшую, так и в большую сторону в зависимости от активности сосания вашего малыша. Он часто ест понемногу, уставая от этого занятия (это для него тяжелая работа!), засыпает и через короткое время вновь просыпается голодным и ищет грудь. Мамы же теряют терпение, отчаиваются и переходят к искусственному вскармливанию. Ребенок быстро привыкает к бутылочке – из нее пить проще – и отказывается от груди.
Выделение молока зависит от действия и другого гормона – окситоцина. Его действие проявляется через несколько секунд после начала сосания и заключается в сокращении клеток гладкомышечной мускулатуры вокруг долек молочной железы.
Действие окситоцина зависит от эмоционального состояния мамы. Этот гормон вырабатывается перед и во время кормления. Если в этот момент мама напугана, устала, не может расслабиться, окситоцин не будет образовываться в должных количествах, и мышечные клетки не смогут сократиться и помочь молоку вытечь в проток.
Молока может быть достаточно, но оно плохо выделяется из груди; иногда в этой ситуации говорят: «от нервов молоко пропало». На самом деле оно не «пропадает», но у нервной мамы малышу гораздо сложнее его высосать. Мама должна хорошо высыпаться и не нервничать!
Как правильно кормить грудью?
Правильное прикладывайте ребенка к груди. Плотно прижмите малыша животиком к себе, чтобы сосок был на уровне его носа. Грудь поддерживать рукой так, чтобы большой палец был сверху, а указательный и остальные – снизу, параллельно нижней губе ребенка. Дождитесь, пока ребенок широко откроет рот, и направьте сосок вверх, в небо. Сосок и ареола должны оказаться глубоко во рту, снизу больше, чем сверху. Нижняя и верхняя губы при сосании оказываются вывернутыми наружу.
Частая причина нехватки молока – когда мама уверена, что ребенок держит грудь правильно, так как не причиняет ей неудобств, а на самом деле захват соска неверный и грудь не получает хорошей стимуляции.
Пусть вас не беспокоит, если ребенок заснул. Дети могут сосать грудь и во сне.
Кормите ребенка тогда, когда он хочет есть. В этом случае вы можете быть уверены, что ребенок получит достаточное количество молока. Аппетит ребенка, даже такого маленького, может увеличиваться и уменьшаться, в зависимости от потребностей его организма. В любое время ребенок может неожиданно потребовать более частого кормления в течение нескольких дней, что соответственно вызовет увеличение количества молока. Не следует сразу предполагать, что у вас пропадает молоко. Просто кормите ребенка столько, сколько он просит.
Исключите другие жидкости. Если вы поите ребенка водой, настоем или, например, укропной водой, то молока он не допьет по крайней мере столько же, сколько другой жидкости он выпивает. Если малыш получает, например, 150 мл чая, он недополучает 150 мл молока.
Кормите ночью! Пролактин – это «ночной» гормон: стимуляция груди с 3 до 8 часов утра существенно увеличивает его выработку. Поэтому ночью ребенок и ест, и «регулирует» количество молока у мамы. Достаточно 2–3 прикладываний в промежутке с 3 до 8 утра. Мама, которая сначала радуется, что ребенок не просит есть ночью, обычно скоро замечает, что к вечеру молока стало не хватать. Если малыш перестал просыпаться, будите его хотя бы раз за ночь. Если для этого нужно чтобы ребенок спал с вами – делайте выбор в пользу естественного кормления ребенка и укладывайте его первые месяцы рядом с собой.
Сколько пищи нужно ребенку?
Мамам нужно знать, сколько же нужно съедать ее малышу, и сколько он съедает фактически.
Какой объем пищи должен получить ребенок?
Суточный объем пищи для детей можно определить, зная массу тела ребенка:
От 2 недель до 2 месяцев – это 1/5 массы тела;
с 2 до 4 месяцев – 1/6 массы тела;
с 4 до 6 месяцев – 1/7 массы тела;
с 6 до 8 месяцев – 1/8 массы тела (но не более 1л).
Если ребенок после кормления сам спокойно отпускает грудь, находится в хорошем эмоциональном состоянии, какое-то время активно бодрствует, а потом достаточно долго спит, просыпаясь только к следующему кормлению, значит, молока ему хватает.
Получая достаточное количество грудного молока, малыш часто мочится (до 10–15 раз в сутки), испражняется от 1 до 6–8 раз в сутки. Стул его имеет однородную консистенцию, без неприятного запаха.
Ребенок, получающий достаточное количество материнского молока, дает нормальные прибавки веса и роста. По таблице, приведенной ранее, вы можете высчитать эти цифры для своего ребенка.
Достаточно ли ребенку еды, просто определить, если ребенок ест из бутылочки. Однако как узнать, сколько он съел при кормлении грудью?
На вопрос, достаточно ли ребенок получил пищи, если вы кормите грудью, можно получить ответ, просто взвешивая ребенка до и после кормления (не меняя при этом пеленок или памперсов).
Взвешивания следует проводить несколько раз в сутки, так как ребенок не всегда высасывает одинаковое количество молока. Определив средний объем молока, получаемого за одно кормление, и умножив эту цифру на число кормлений, можно судить о том, сколько молока ребенок высосал за сутки. Более точные данные можно получить, если взвешивать ребенка в течение суток после каждого кормления.
Что делать, если молоко начинает «пропадать»?
Если материнского молока не хватает, ребенок докармливается молочной смесью или донорским молоком.
Но не спешите прибегать к этим мерам. К сожалению, многие мамы начинают докармливать ребенка искусственной смесью, переживая, что он не наедается.
Молоко вырабатывается во время кормления, и чем меньше ребенок будет высасывать, тем меньше молока будет приходить, и скоро оно может пропасть совсем. Поэтому не торопитесь: возможно вы сделали неправильные выводы.
Ребенок делает сосательные движения, плачет, часто просит грудь. Грудное молоко быстро переваривается (обычно за 1,5–2 часа), поэтому грудничкам нужно есть чаще, чем искусственникам. Кормите чаще, со временем грудь станет не такой тугой, а ребенок станет сильнее.
Ребенок вдруг стал сосать чаще и дольше обычного. Это бывает во время скачка роста. Ребенок ест больше, и это усилит выработку молока.
Ребенок нервничает, плачет, плохо спит. Это не обязательно показатель того, что он голоден. Но в случае нервозности мамы, или ее усталости молока действительно становится меньше, поэтому кормящая мать должна стараться избегать отрицательных эмоций, а остальные члены семьи должны помогать ей в этом.
Ребенок плачет после кормления. Иногда ребенок может не наедаться – особенно в случае неправильного прикладывания к груди. Но есть много других причин для такого поведения: дело может быть в коликах, или режущихся зубках, или желании подольше побыть с мамой.
Ваши молочные железы вдруг стали казаться меньше и мягче. Это происходит, когда грудь приспособится вырабатывать нужное количество молока.
Сцедить удается совсем немного молока. Некоторые мамы беспокоятся о том, что после кормления молоко уже не сцеживается. Это ничего не значит, поскольку частично молоко вырабатывается и во время кормления.
Главным показателем того, что ребенок получает достаточное количество грудного молока, является его спокойное поведение и хорошее развитие.
Если вы все же уверены, что молоко «уходит», можно попробовать спасти положение.
Попробуйте наладить максимальный физический контакт с ребенком. Воспользуйтесь слингом – лоскутным держателем, чаще носите ребенка на руках, укладывайте его спать вместе с собой. Кормите чаще – хоть каждый час. Организуйте как можно более тесный контакт. Вы будете стимулировать друг друга: мама ребенка на более частое сосание, он маму – на большую выработку молока.
Возможно, ребенок будет какое-то время сосать беспрерывно – это не должно вас пугать, наоборот – скорее всего, процесс идет в нужном направлении. Через неделю можно провести первое взвешивание. Еще через неделю второе – так вы начнете контролировать прибавку. Если она с каждой неделей растет, значит, все получается. Когда будет по 12 мочеиспусканий в сутки, продолжайте еще неделю прикладывать ребенка каждый час, затем – только по требованию.
Молочные смеси
Если все же докорм неизбежен, лучше всего, если это донорское молоко. Но, как правило, это редкий случай, ибо подобрать абсолютно здорового и чистоплотного донора грудного молока очень сложно. В такой ситуации мамы кормят детей молочными смесями. Выбор смеси – это весьма ответственный момент.
Все смеси делятся на адаптированные или частично адаптированные. Первые дороже, но больше приближены к составу грудного молока.
Смеси бывают пресные и ацидофильные (кисломолочные).
Основа смесей – коровье молоко. Иногда – козье, но оно для ребенка ничуть не полезнее, поскольку белок молока и козы, и коровы одинаково далеки от белка человеческого молока.
Иногда основа – соевое молоко, и его употребляют при индивидуальной непереносимости молока, но всегда надо помнить, что соя – растительный белок, к тому же сейчас почти вся соя – генномодифицированная, так что без серьезных причин заменять ею грудное молоко вряд ли стоит.
В число наиболее распространенных в нашей торговле импортных смесей входят швейцарский «Нан», голландские «Нутрилон» и «Фрисолак», американский «Энфамил», финские «Бона», «Туттели» и «Пилтти».
Информация о составе смесей обычно присутствует на упаковке. Должно быть процентное соотношение казеина и сывороточного белка. Лучшие смеси сохраняют не только оба компонента, но и отношение между ними.
Возраст ребенка, для которого предназначена смесь, указывается цифрами 1, 2 и 3, которые означают, что смесь предназначается ребенку до полугода, до года и свыше года. Читая состав углеводов, обратите внимание на присутствие и количественное содержание сахарозы. Если она есть – это не лучшая смесь для вашего малыша. Ребенку до года нужна лактоза. Допустима замена ее смесью фруктозы и глюкозы.
В любом случае проконсультируйтесь со своим педиатром, прежде чем начать прием. Существуют также адаптированные смеси профилактического и лечебного назначения. Это смеси со специальными загустителями для предотвращения срыгивания и метеоризма («Фрисовом», «Нутрилон Антирефлюкс», «Сэмпер Лемолак»), смеси с бифидогенными добавками для предотвращения запоров и дисбактериозов («Сэмпер Бифидус»), смеси для недоношенных детей («Алпрем», «Фрисопре», «Энфалак»).
Особую группу составляют смеси для детей, страдающих пищевой аллергией на коровье молоко, приготовленные на основе сои: «Симилак Изомил», «Энфамил Соя», «Адсой», «Соя Сэмп», «Хумана СЛ».
Однако у некоторых детей может наблюдаться и непереносимость сои. В таких случаях предлагается использовать специализированные смеси на основе частично расщепленных молочных белков (гидролизатов): «Нутрамиген», «Фрисопеп», «Прегестимил», «Альфаре».
Как пользоваться молочными смесями?
Только так, как написано в инструкции. Некоторые мамы увеличивают количество сухой смеси, «чтобы было сытнее». Это недопустимо, так как состав смесей сбалансирован, и если вы будете нарушать соотношение, указанное на упаковке, вы рискуете перекормить ребенка. Кроме того, в состав смесей входит комплекс витаминов и микроэлементов, передозировка которых крайне негативно скажется на здоровье и развитии ребенка.
По этой же причине ВСЕГДА следует ставить в известность участкового педиатра о том, какие именно смеси и в каком количестве вы даете малышу в качестве докорма.
Что такое прикорм?
Ребёнок первого года жизни получает в дополнение к молоку и молочным смесям прикорм.
Таким образом, в рацион ребенка постепенно вводятся обычные продукты, постепенно замещая молоко и молочные смеси. Для того чтобы вовремя заметить непереносимость ребенком каких-либо продуктов родителям рекомендуется вести пищевой дневник, в который заносятся все впервые употребляемые им продукты и описываются реакция на них, включая критерий понравилось–не понравилось, а также проявления аллергических реакций и проявлений диатеза (покраснение щек, рвоту, сыпи, повышение температуры).
Основные правила прикорма
Прикорм начинают с 3-3,5 месяцев.
Первое блюдо прикорма – фруктовые соки, потом следуют фруктовые пюре и овощное пюре. Оно должно состоять из сваренных на пару овощей.
Прикорм дают перед кормлением грудью и, начав с 1–2 чайных ложек, постепенно увеличивают порцию. Желательно вводить не более одного нового продукта в 2-3 дня для того, чтобы при возникновении аллергической реакции вы точно знали – на что она.
Второе блюдо прикорма, кашу, можно дать после привыкания ребенка к овощному пюре, т.е. через 2 недели.
Если ребенок болен, от введения прикорма следует воздержаться.
Можно предложить примерные схемы питания детей от рождения до года:
Молоко не под запретом
автор: О. Л. Еремина, врач-диетолог, АМЦ «Открытая медицина», г. Тольятти, Самарская область
автор: Н. М. Обидина, врач-педиатр, АМЦ «Открытая медицина», г. Тольятти, Самарская область
Тактика введения молочных продуктов детям до года с гиперчувствительностью к белку коровьего молока.
«Белок коровьего молока» — собирательное понятие, включающее в себя наименования множества (около 40) белковых молекул. Основные, обладающие высоким сенсибилизирующим потенциалом:
Гиперчувствительность к пище
Согласно классификации экспертов Европейской академии аллергологии и клинической иммунологии (ЕААСI), гиперчувствительность к пище реализуется за счет как иммунных, так и неиммунных механизмов.
IgE-опосредованная и не-IgE-опосредованная реакции — это аллергические виды гиперчувствительности. Они нуждаются в подтверждении или обоснован-ном предположении. Здесь в ход идут лабораторные показатели, тщательный сбор анамнеза. Элиминационная диетотерапия выступает в качестве терапевти-ческого пособия, а ввод в питание причинно значимых продуктов — диагностического теста.
Неаллергическая гиперчувствительность обеспечивается в основном как транзиторный дефицит энзимов, незрелость микробиома. Такое состояние доказать с помощью лабораторных тестов не по-лучится. Здесь в диагностике ведущая роль отдана элиминационной диетотерапии.
Почему важно различать эти состояния?
В случае неаллергической гиперчувствительности достаточно после довольно длинной элиминации постепенно вводить молочные продукты. К этому времени энзимный аппарат и микробиом ребенка дозреет, сформируются все предпосылки для формирования толерантности к белку коровьего молока.
В случае с аллергической гиперчувствительностью есть масса нюансов (это титрование дозы продукта, постепенное и скрупулезное формирование толерантности, плотное сотрудничество с аллергологами и прочее).
Первые молочные продукты
Этапы введения молочных продуктов, указанные в национальной программе оптимизации вскармливания детей первого года жизни:
При неаллергической гиперчувствительности
При грудном вскармливании пробное введение белка коровьего молока проводим кормящей матери. Впервые это происходит через два месяца с начала элиминации. При условии возвращения симптомов (пусть и в небольшом объеме) продол-жаем элиминацию. В дальнейшем такие процедуры проводим раз в 2–3 месяца. Когда симптомы стойко не возвращаются при отмене элиминационной терапии, молочные продукты можно вводить.
При искусственном вскармливании через два месяца после назначения высокогидролизных смесей в случае полного и стойкого отсутствия симптомов гиперчувствительности можно ввести смесь с частично гидролизованным белком (гипоаллергенную смесь, например, Беллакт ГА 1+, Беллакт ГА 2+). Переход между смесями обычно составляет три дня. Если симптомы не возвращаются, не ранее чем через два месяца рекомендуется вводить адаптированную цельнобелковую смесь. В случае хорошей переносимости (если подошли сроки) можно начинать вводить кисломолочные продукты (например, Беллакт КМ 1, 2).
Первым вводится кисломолочный напиток. Обычно доза 100 мл достигается за пять дней. При условии полной толерантности начинаем вводить творог: 50 г вводится за 3 дня.
При аллергической гиперчувствительности Согласно последним рекомендациям, если диагноз аллергии к белку коровьего молока подтвержден или обоснованно предположен, ребенок первого года жизни должен оставаться на безмолочной диете в течение как минимум 6 месяцев и минимум до 9–12-месячного возраста. При наличии грудного молока сохраняется естественное вскармливание, и мать соблюдает диету с исключением всех продуктов, содержащих молочный белок, а также говядину и телятину.
При искусственном вскармливании для питания ребенка используют лечебную смесь на основе высокогидролизованного белка или аминокислот.
Аллергии на белки грудного молока у ребенка не бывает!
Реакция может быть только на те крайне малые количества чужеродных белков пищи или веществ-гистаминолибераторов, которые проникают в грудное молоко.
Диагностическое введение продукта Количество продукта, содержащего белок коровьего молока, для первого пробного введения определяется исходя из данных анамнеза (количество продукта, на которое отмечалась реакция, выраженность реакции на это количество). Начинают с дозы, значительно меньше той, которая вызвала реакцию. Доза для первой пробы может составлять от нескольких капель до 5 мл. Продукт дается одно-кратно утром для полного контроля немедленных и отсроченных реакций. Срок наблюдения за реакцией после диагностического введения продукта за-висит также от характера предыдущих реакций на этот продукт и составляет от 2 часов при реакциях немедленного типа до 2 суток при реакциях замедленного типа в анамнезе.
При отсутствии реакции на первое введение доза постепенно увеличивается, и к концу первой недели ребенок может получать до 100 мл продукта, содержащего белок коровьего молока. Оценивая проявления аллергии при введении продукта, должны быть учтены проявления аллергии как со стороны кожи, так и гастроинтестинальные и респираторные.
С чего начать?
В каком количестве и в составе каких продуктов вводить молочный белок — один из наиболее важных вопросов на этапе расширения диеты.
В качестве продукта, содержащего белок коровьего молока, для пробного введения могут быть использованы:
Несколько слов о твороге. Этот продукт в свете введения прикорма при аллергии рассматривается как концентрат белка коровьего молока, казеина в частности. Поэтому вводится в самом конце, когда есть убежденность в сформированной толерантности.
Если ребенок не переносит значительные дозы бел-ка коровьего молока, но переносит небольшие, многие специалисты по пищевой аллергии рекомендуют использовать переносимые количества молока или молочных продуктов в питании ребенка. Цель таких рекомендаций — попытка естественным путем индуцировать толерантность. Так, если ребенок переносит только 30 мл молока или молочной смеси, диагноз аллергии на белок коровьего молока сохраняется, однако рекомендуется постепенное прогрессивное увеличение молочного белка в рационе, начиная с минимальных переносимых количеств, установленных при диагностическом введении продукта.
Важно!
Цельное коровье молоко на этапе расширения диеты не используется, предпочтение отдается кисломолочным продуктам, белок которых частично ферментирован в процессе кисломолочного брожения.
По данным специалистов, показано, что многие дети с аллергией к молоку со временем могут пере-носить молочный белок, подвергшийся высокотемпературной обработке. До 75 % детей с аллергией к белку коровьего молока с возрастом начинают переносить кипяченое или термически обработанное другим образом коровье молоко, в том числе в со-ставе выпечки. Подобные исследования открывают новые подходы в тактике ведения детей с аллергией к белку коровьего молока и дают возможность более персонализированного подхода на этапе расширения диеты, когда молоко может быть введено в питание в больших или меньших количествах, в виде большей или меньшей степени гидролизованных или термически обработанных и/или ферментированных продуктов.
НЕОБОСНОВАННАЯ СТРОГАЯ ДИЕТА СНИЖАЕТ КАЧЕСТВО ЖИЗНИ И ПРИВОДИТ К ОТСТАВАНИЮ ФИЗИЧЕСКОГО РАЗВИТИЯ
Хотите больше новой информации по вопросам диетологии?
Оформите подписку на информационно-практический журнал «Практическая диетология»!
Терапия лактазной недостаточности у детей первых месяцев жизни
Состояния, связанные с нарушенным кишечным пищеварением и всасыванием, объединенные термином «мальабсорбция», относятся к числу частых нарушений здоровья у детей раннего возраста.
Состояния, связанные с нарушенным кишечным пищеварением и всасыванием, объединенные термином «мальабсорбция», относятся к числу частых нарушений здоровья у детей раннего возраста. Наиболее частой формой синдрома мальабсорбции у детей раннего возраста является непереносимость дисахаридов (лактозы, реже — других углеводов) [1, 2].
Особое значение для детей первых месяцев жизни имеет лактазная недостаточность (ЛН), так как лактоза содержится в грудном молоке, которое является основным питанием ребенка этого возраста. Дисахарид лактоза расщепляется в тонкой кишке ферментом, известным под названием лактаза. Снижение активности этого фермента приводит к развитию симптомокомплекса ЛН, проявляющейся у детей раннего возраста диареей, а также другими диспептическими нарушениями, беспокойством и др. Основным методом лечения ЛН является диетотерапия, направленная на уменьшение или полное исключение лактозы из рациона питания [3, 4]. Особую сложность представляет лечение ЛН у детей грудного возраста, так как в грудном молоке или в современных адаптированных детских молочных смесях углеводный компонент представлен преимущественно лактозой. При искусственном вскармливании детей с лактазной недостаточностью используются низколактозные смеси. Безлактозные смеси в качестве монотерапии используют только при первичной алактазии и при тяжелом течении вторичной гиполактазии [2, 5].
Учитывая, что поддержка естественного вскармливания детей первого года жизни является приоритетной задачей педиатрии, проблема профилактики и лечения ЛН у детей, находящихся на естественном вскармливании, представляется чрезвычайно важной и актуальной. При этом наиболее целесообразным в лечении ЛН является не исключение женского молока, а проведение заместительной терапии в виде назначения детям фермента лактазы. Использование ферментных препаратов лактазы в терапии ЛН позволяет довольно быстро купировать симптомы заболевания, сохранив при этом грудное вскармливание [1, 6, 7].
Учитывая значительные колебания в активности и свойствах препаратов лактазы, выпускаемых различными производителями и выделенных из различных источников, представляется необходимой обязательная клиническая оценка препарата лактазы, впервые выпускаемого в РФ или поступающего из-за рубежа в виде фармацевтического средства или биологически активной добавки (БАД).
Одним из таких БАД, содержащих лактазу, является БАД «Лактазар для детей», выпускаемый ОАО «Фармстандарт — Лексредства» (Россия). Целью настоящей работы явилось изучение эффективности использования в терапии детей первых трех месяцев жизни с ЛН, находящихся на грудном вскармливании, БАД «Лактазар для детей». Исследование проведено ГУ НИИ питания РАМН на базе детской поликлиники г. Химки Московской области.
Краткая характеристика. «Лактазар для детей» предназначен для использования в качестве дополнительного источника фермента лактазы при ЛН у детей с периода новорожденности до 7 лет. БАД «Лактазар для детей» представляет собой твердые желатиновые капсулы с белым порошком со специфическим запахом. Средняя масса содержимого капсул «Лактазар для детей» от 0,135 до 0,165 г. Активность лактазы в БАД «Лактазар для детей» — 700 ЕД на капсулу. Для производства БАД «Лактазар для детей» в качестве сырья используется фермент лактаза (Lactase DS) производства Amano Enzyme Inc. (Япония).
Дизайн исследования. Исследование носило характер открытого проспективного медицинского наблюдения.
Клинические наблюдения проведены у 25 детей в возрасте от 2 недель до 3 месяцев жизни, длительность наблюдения составила 6 недель. Клинико-лабораторные исследования проведены до назначения БАД «Лактазар для детей» и после приема ферментного препарата в течение 1 месяца.
Материалы и методы
Критерии отбора детей для исследования:
Критерии исключения детей из исследования:
Критерии оценки эффективности проводимой терапии:
— изменение кратности и консистенции стула, наличие или отсутствие патологических примесей в кале;
— динамика других диспептических нарушений (срыгиваний, колик, запоров и пр.);
— кожные или иные аллергические проявления при приеме БАД «Лактазар для детей»;
— содержание общих углеводов в кале*;
— копрологические исследования*;
— клинические анализы крови и мочи;
— измерение массы тела 1 раз в 2 недели с использованием стандартизированных весов;
— измерение роста — до и после проведения исследования с использованием стандартного ростомера.
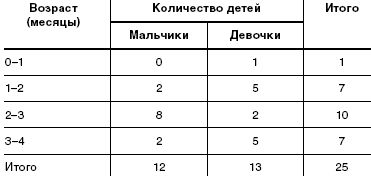
Под наблюдением находилось 25 детей (12 мальчиков и 13 девочек) в возрасте от 2 недель до 3 месяцев жизни. Все дети находились на естественном вскармливании. Под наблюдение дети поступали по обращению матерей к участковому педиатру в детской поликлинике. Дети наблюдались в амбулаторных условиях, еженедельно осматривались врачом-педиатром. Дома матери заполняли специально предложенную им анкету, в которой содержались вопросы о показателях эффективности исследуемого БАД (частота и характер стула, частота и объем срыгиваний и пр.). Дополнительные сведения получали путем телефонного интервью.
Данные о наблюдавшихся детях и их возрастно-половая характеристика представлены в табл.1 и табл.2
Все дети были доношенными, от первых (20), вторых (4) и третьих (1) родов; у 84% матерей имело место патологическое течение беременности (гестозы, анемия, наличие хронических заболеваний, хроническая фетоплацентарная недостаточность и пр.). Все кормящие матери соблюдали предложенную им диету [8]. Из рационов кормящих матерей исключали цельное коровье молоко с целью профилактики развития у детей аллергии к белкам коровьего молока и снижения тем самым возможности формирования вторичной ЛН.
При изучении анамнеза жизни было установлено, что более чем у половины обследованных детей кто-либо из членов семьи не переносит или не любит молоко и молочные продукты. Так, у 60% детей не переносит молоко один из родителей, у 20% — один из членов семьи (сестры, братья, дедушки, бабушки и др.); у остальных детей непереносимости молочных продуктов в семье, со слов матерей, не отмечено.
Диагноз ЛН устанавливали на основании характерных клинических симптомов (типичные изменения частоты и консистенции стула, усиленный метеоризм, болевой синдром и др.) и результатов клинико-лабораторных исследований (повышенного содержания общих углеводов в кале).
Результаты исследования и обсуждение
Дозу БАД «Лактазар для детей» назначали в зависимости от степени выраженности клинических проявлений ЛН (табл. 3), учитывая количество молока, употребляемого ребенком за одно кормление. Большинство детей получали по одной капсуле в каждое кормление, т. е. по 5–7 капсул БАД в сутки. Продолжительность приема БАД «Лактазар для детей» составила 1 месяц. Следует отметить, что ни в одном случае не было рекомендовано прекращение грудного вскармливания и к концу наблюдения все женщины продолжали кормить детей грудью.
Результаты исходного обследования детей
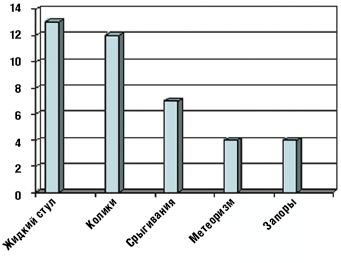
Как видно из табл. 3 и рис. 1 и 2, клинические проявления ЛН у обследованных детей были весьма вариабельны.
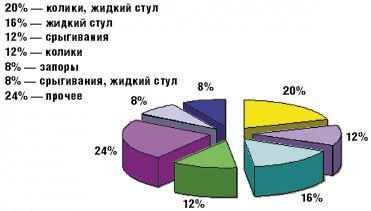
Такой наиболее характерный симптом ЛН, как жидкий стул, был обнаружен у 13 детей (52%), причем у 5 из них жидкий стул сочетался с коликами (табл. 3). У остальных детей имели место другие проявления функциональных нарушений пищеварения (срыгивания, метеоризм, запор). Срыгивания разной степени выраженности наблюдались у 7 детей (28%), причем у 2 детей (8%) срыгивания были единственной жалобой. У 4 детей (16%) отмечались запоры, причем как единственная жалоба запоры наблюдались у 2 детей. У 8 детей на момент взятия под наблюдение нарушений частоты и консистенции стула не было, стул у этих детей наблюдался 2–3 раза в день, кашицеобразной консистенции.
У 2 детей отмечалась недостаточная прибавка массы тела (300–400 г в месяц) и снижение аппетита (дети употребляли не весь объем порции молока, необходимый ему из расчета на массу тела и возраст); именно это послужило причиной обращения к педиатру.
Как видно из рис. 1 и 2, у наблюдавшихся детей одинаково часто (в 12% случаев) встречались колики и срыгивания как единственно предъявляемая жалоба; в 8% случаев основной и единственной жалобой были запоры. В группу под названием «прочее» мы объединили 6 детей, которые имели характерное только для них сочетание клинических проявлений ЛН (табл. 3).
Таким образом, полученные нами данные свидетельствуют о том, что клиническая картина ЛН весьма многообразна и часто не совпадает с общепринятым представлением о диарее как ведущем симптоме этого заболевания.
Результаты изучения эффективности БАД «Лактазар для детей»
Проведенные исследования показали хорошую переносимость БАД у всех наблюдавшихся детей (из исследования не был выведен ни один ребенок) и ее эффективность в устранении симптомов ЛН.
Нормализация частоты стула и его консистенции была отмечена уже к концу первой недели, причем положительная динамика имела место в среднем на 5-й день терапии. При этом кратность и консистенция стула изменялись у детей неодинаково. Нормализация консистенции стула у детей с частым жидким стулом отмечалась на 3–5 день применения БАД; а у детей с запорами восстановление регулярного стула с кратностью 3–4 раза в день, имевшего цвет и консистенцию, обычные для детей данной возрастной группы, находящихся на естественном вскармливании, — на 6–8 день. Частота стула у детей с диареей до начала терапии составляла в среднем 5,7 ± 1,2 раза в сутки, а после ее завершения — 3,8 ± 0,9 раза в сутки. У детей с запорами частота стула была равна соответственно 0,8 ± 0,6 и 2,5 ± 1,7.
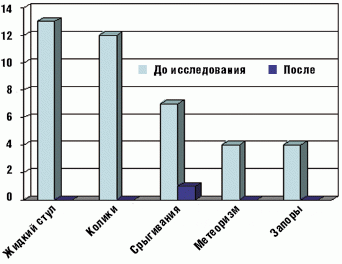
Применение БАД «Лактазар для детей» оказалось эффективным и в устранении других симптомов функциональных нарушений пищеварения, характерных для ЛН у детей раннего возраста (табл. 4 и рис. 3).
Болевой синдром, проявлявшийся кишечными коликами, и метеоризм купировались у всех 25 детей на 3–5 день применения БАД. Частота и объем срыгиваний значительно уменьшились в конце первой недели терапии и полностью исчезли после двух недель приема препарата у большинства детей. Только у одного ребенка к концу исследования изредка отмечались срыгивания.
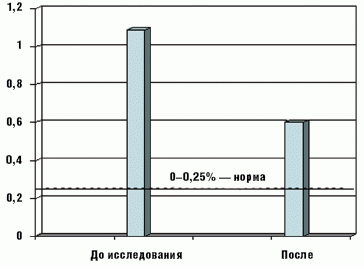
Экскреция углеводов с калом достоверно снизилась у большинства детей с 1,1 ± 0,3% до начала терапии до 0,6 ± 0,1% после ее завершения, разброс значений составил 0,4–1,8% и 0,25–0,6% соответственно (рис. 4).
Однако у 6 детей достоверного снижения уровня экскреции углеводов с калом не отмечено (0,7–0,8% до исследования и 0,5–0,6% — после); хотя клинические симптомы нарушений пищеварения были купированы на первой неделе приема БАД. Полученные нами данные согласуются с литературными данными, указывающими на отсутствие четкой корреляции между выраженностью клинических проявлений ЛН и уровнем экскреции углеводов с калом [1, 3, 4]. В связи с этим необходимо отметить, что в соответствии с современными научными представлениями основным критерием эффективности терапии является устранение клинических симптомов заболевания, а не снижение до нормы экскреции углеводов.
При копрологическом исследовании у большинства наблюдавшихся детей не было выявлено существенных патологических изменений. До проведения терапии у большинства детей каловые массы были жидковатой или кашицеобразной консистенции, светло-желтого или салатового цвета, слегка кисловатого запаха, с pH 5–7, и содержали в умеренном или единичном количестве нейтральный жир, жирные кислоты, лейкоциты (не более 2–3 в поле зрения), небольшие количества прозрачной слизи. Прием БАД «Лактазар для детей» не оказывал влияния на эти минорные изменения в копрологических анализах.
Показатели клинических анализов крови и мочи у обследованных детей до и после проведения терапии были в пределах возрастной нормы. Содержание гемоглобина в крови у детей до и после исследования составило 135,3 ± 1,5 г/л и 132,3 ± 1,2 г/л соответственно.
Наблюдавшаяся динамика массоростовых показателей была в пределах возрастной нормы: средняя прибавка массы тела в сутки составила в среднем 29,7 ± 2,7 г, а прибавка длины тела за месяц — 2,8 ± 0,5 см (средние показатели увеличения массы и длины тела у детей первых трех месяцев жизни составляют 26–30 г/сутки и 2,5–3 см/месяц соответственно). У 2 детей с исходно недостаточной прибавкой массы тела (300–400 г в месяц) прием БАД «Лактазар для детей» привел к значительному увеличению данного показателя (900 и 1000 г в месяц).
Как показали полученные результаты, использование содержащего лактазу БАД «Лактазар для детей» позволило купировать клинические симптомы ЛН и сохранить естественное вскармливание у всех наблюдавшихся детей. Терапия хорошо переносилась, случаев аллергических реакций и непереносимости исследуемого БАД не наблюдалось.
Таким образом, проведенное изучение эффективности использования в терапии детей первых месяцев жизни с ЛН, находящихся на естественном вскармливании, БАД «Лактазар для детей», выпускаемой ОАО «Фармстандарт — Лексредства» (Россия), позволили сделать следующие выводы: